Ничего не найдено по данному запросу. Попробуйте воспользоваться поиском чтобы найти то, что Вам нужно!
Что можно сделать?
- Воспользуйтесь поиском
- Перейдите на главную страницу.
Читайте также:
С помощью ОС Windows Phone 8.1, установленной на смартфонах Nokia Lumia 530,630,830 и 930
Если вы хотите подключить телефон Samsung Galaxy к компьютеру или ноутбуку для передачи музыки,
Иногда в интернете возникает необходимость в поиске по изображению. Например, если нужно узнать сведения
Предлагаем вашему вниманию список промокодов для игры Gifts Battle для получения монет, подарков, дополнительных
В связи с тем, что АОН (автоматический определитель номера) есть на каждом телефоне, большую популярность стала иметь
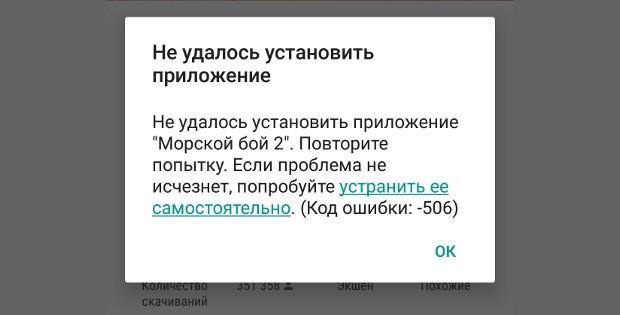
Иногда при скачивании игр и программ высвечивается код ошибки 506 в Google Play Market.
У колонки от Яндекса с Алисой много интересных функций, о которых многие не знают.
Что мы обычно делаем со своими старыми мобильными телефонами? Зачастую они передаются мамам и